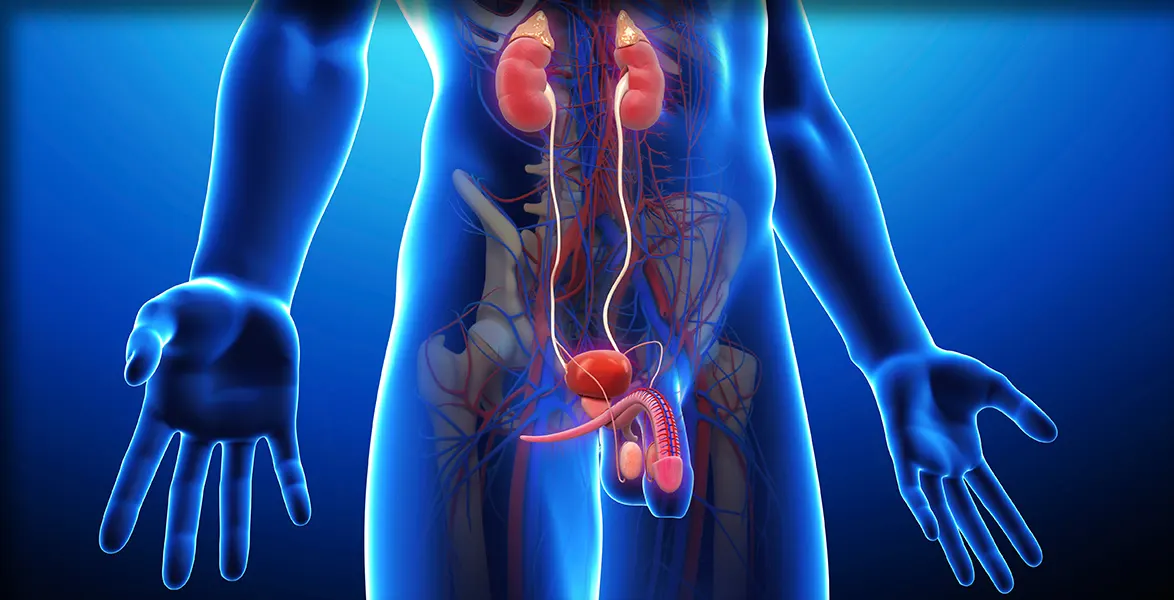
A Andrologia é a especialidade médica dedicada à saúde reprodutiva e sexual masculina, abrangendo desde questões hormonais até problemas de fertilidade. Esta área especializada trata das disfunções que podem afetar a capacidade reprodutiva do homem, oferecendo diagnóstico preciso e tratamentos modernos para casais que enfrentam dificuldades para engravidar.
É importante buscar avaliação especializada quando o casal apresenta tentativas de engravidar há mais de 12 meses sem sucesso, ou após 6 meses quando a mulher tem idade superior a 35 anos. Outros fatores que indicam a necessidade de investigação incluem histórico de problemas testiculares, cirurgias prévias na região genital, doenças sexualmente transmissíveis, uso de medicações que podem afetar a fertilidade ou exposição a toxinas e radiação.
A infertilidade conjugal afeta aproximadamente 15% dos casais em idade reprodutiva, sendo que 40% dos casos têm causa masculina, 40% têm causa feminina, 10% têm causa mista e 10% permanecem com causa inexplicada. Esta distribuição demonstra a importância de investigar ambos os parceiros simultaneamente.
As alterações na produção de espermatozoides representam a principal categoria de problemas relacionados à infertilidade masculina. A varicocele, que é a dilatação das veias do cordão espermático, constitui a causa mais comum de infertilidade masculina tratável, estando presente em 40% dos homens inférteis. Esta condição provoca aumento da temperatura testicular, prejudicando a produção e qualidade dos espermatozoides, sendo tratada através de cirurgia de correção da varicocele.
As infecções também desempenham papel importante na infertilidade masculina, incluindo epididimite, orquite e prostatite, que podem causar obstrução ou inflamação dos ductos reprodutivos. Muitas vezes estas infecções são sequelas de doenças sexualmente transmissíveis como gonorreia e clamídia, sendo tratadas com antibióticos específicos e anti-inflamatórios.
As alterações hormonais, como deficiência de testosterona, problemas na hipófise ou distúrbios da tireoide, também podem comprometer a fertilidade masculina. Estes casos frequentemente respondem bem à reposição hormonal quando adequadamente indicada.
Os problemas de transporte dos espermatozoides constituem outra categoria importante, incluindo obstruções dos ductos que podem ser congênitas, como a ausência dos canais deferentes, ou adquiridas após infecções ou como sequela de vasectomia. Estas situações podem ser tratadas através de cirurgia reconstrutiva ou coleta cirúrgica de espermatozoides para uso em técnicas de reprodução assistida.
As alterações na ejaculação, como ejaculação retrógrada, ausência de ejaculação ou problemas neurológicos, também podem impactar a fertilidade, sendo tratadas com medicações específicas ou técnicas especiais de coleta de espermatozoides.
Fatores relacionados ao estilo de vida exercem influência significativa na fertilidade masculina e são potencialmente modificáveis. O tabagismo e consumo excessivo de álcool, uso de drogas ilícitas, obesidade, estresse excessivo, exposição ao calor (saunas, banheiras quentes), uso de anabolizantes e exposição a toxinas ambientais podem todos comprometer a qualidade seminal.
A avaliação andrológica inicia-se com consulta especializada que inclui anamnese detalhada sobre o histórico reprodutivo do casal, antecedentes médicos e cirúrgicos, medicações em uso, hábitos de vida e ocupação, além da frequência e timing das relações sexuais. O exame físico específico envolve avaliação dos órgãos genitais, palpação testicular, verificação de varicocele e avaliação hormonal clínica.
O espermograma completo representa o exame fundamental para avaliação da fertilidade masculina, analisando concentração, motilidade e morfologia dos espermatozoides. Este exame deve ser repetido após 2-3 meses se alterado, sendo coletado após 2-5 dias de abstinência sexual. Os parâmetros normais segundo a Organização Mundial da Saúde (2010) incluem volume maior ou igual a 1,5 mL, concentração maior ou igual a 15 milhões por mL, motilidade total maior ou igual a 40%, motilidade progressiva maior ou igual a 32% e morfologia normal maior ou igual a 4%.
Os exames hormonais complementam a investigação, incluindo FSH e LH para avaliar a função testicular, testosterona total e livre, prolactina quando indicada e TSH para avaliação da função tireoidiana. O ultrassom escrotal permite detectar varicocele, avaliar o volume testicular e identificar cistos ou tumores.
Em casos específicos, podem ser necessários exames complementares como o teste de fragmentação do DNA espermático, que avalia a integridade genética dos espermatozoides e é importante em casos de abortos recorrentes ou para orientação de técnicas de reprodução assistida. O cariótipo e análise genética investigam alterações cromossômicas e pesquisam microdeleções do cromossomo Y, sendo importantes para aconselhamento genético.
Os tratamentos clínicos focam inicialmente na otimização do estilo de vida, incluindo cessação do tabagismo, redução do consumo de álcool, controle do peso corporal, prática regular de exercícios, controle do estresse e adoção de dieta rica em antioxidantes. A suplementação nutricional pode ser benéfica, utilizando vitaminas E e C como antioxidantes, selênio e zinco essenciais para espermatogênese, ácido fólico para melhorar a qualidade espermática, coenzima Q10 para melhorar motilidade e ômega 3 como anti-inflamatório.
O tratamento hormonal pode incluir reposição de testosterona quando indicada, tratamento de distúrbios tireoidianos e correção de outras alterações hormonais identificadas. É importante ressaltar que a reposição de testosterona deve ser cuidadosamente avaliada, pois pode suprimir a produção natural de espermatozoides.
Os tratamentos cirúrgicos incluem a correção da varicocele através de técnica microcirúrgica, considerada padrão ouro, com melhora em 60-70% dos casos. Este procedimento ambulatorial tem recuperação rápida de 1-2 semanas. As cirurgias reconstrutivas abrangem reversão de vasectomia, correção de obstruções e reconstrução de canais deferentes, utilizando microcirurgia com alta precisão.
Para casos de azoospermia, a coleta cirúrgica de espermatozoides pode ser realizada através de PESA (aspiração do epidídimo), TESE (extração testicular) ou Micro-TESE (microdissecção testicular), permitindo posterior uso em técnicas de reprodução assistida.
As técnicas de reprodução assistida são indicadas conforme a gravidade das alterações seminais. A inseminação artificial está indicada para alterações leves no espermograma, problemas de ejaculação ou muco cervical hostil, apresentando taxa de sucesso de 10-15% por ciclo. A fertilização in vitro é utilizada para alterações moderadas no espermograma, falhas na inseminação artificial ou fatores tubários femininos, com taxa de sucesso de 30-40% por ciclo.
A injeção intracitoplasmática (ICSI) é reservada para alterações severas no espermograma, azoospermia com coleta cirúrgica ou falhas prévias de FIV, apresentando taxa de sucesso de 40-50% por ciclo. O Dr. Bruno Toninello trabalha em parceria com ginecologistas especializados em reprodução, embriologistas experientes, geneticistas para aconselhamento e psicólogos especializados em infertilidade.
A disfunção erétil pode impactar diretamente a fertilidade ao dificultar ou impedir a penetração, causar ansiedade e estresse, reduzir a frequência das relações sexuais e afetar a autoestima do casal. Os tratamentos disponíveis incluem medicações orais como inibidores da PDE-5 (sildenafil, tadalafil), que são seguros para fertilidade e melhoram a qualidade de vida sexual, facilitando as tentativas de concepção. Outras opções incluem dispositivos de vácuo, injeções intracavernosas, próteses penianas para casos severos e terapia psicológica.
A ejaculação precoce também pode dificultar a concepção quando a ejaculação ocorre antes da penetração, o tempo de contato é insuficiente, causa ansiedade e evitação sexual ou reduz as chances de fertilização. Os tratamentos eficazes incluem terapias comportamentais como técnica do aperto, técnica do parar-começar, exercícios de fortalecimento pélvico e terapia sexual do casal. As medicações podem incluir antidepressivos específicos e anestésicos tópicos, sempre com tratamento individualizado e acompanhamento regular.
As medidas preventivas incluem manutenção de hábitos saudáveis como dieta equilibrada rica em antioxidantes, exercícios físicos regulares, controle do peso corporal, evitar tabaco e álcool em excesso e gerenciamento adequado do estresse. Cuidados específicos envolvem evitar exposição excessiva ao calor, usar proteção em atividades de risco, realizar autoexame testicular, manter calendário de vacinação atualizado e praticar sexo seguro.
O acompanhamento médico regular inclui consultas urológicas periódicas, investigação precoce de alterações, tratamento adequado de infecções e acompanhamento de doenças crônicas que possam interferir na fertilidade.
A infertilidade pode causar significativo impacto emocional, incluindo ansiedade e depressão, problemas no relacionamento, baixa autoestima, isolamento social e estresse financeiro. O apoio disponível inclui aconselhamento psicológico especializado, grupos de apoio, terapia de casal, técnicas de relaxamento e suporte durante tratamentos.
A comunicação adequada no casal envolve estratégias importantes como diálogo aberto sobre sentimentos, compartilhamento de responsabilidades, definição de metas realistas, busca de apoio profissional e manutenção da intimidade durante o processo de investigação e tratamento.
Dr. Bruno Toninello CRMPR 28933 RQE 21858 | Todos os direitos reservados.
Política de Privacidade. Site desenvolvido por: ![]()